
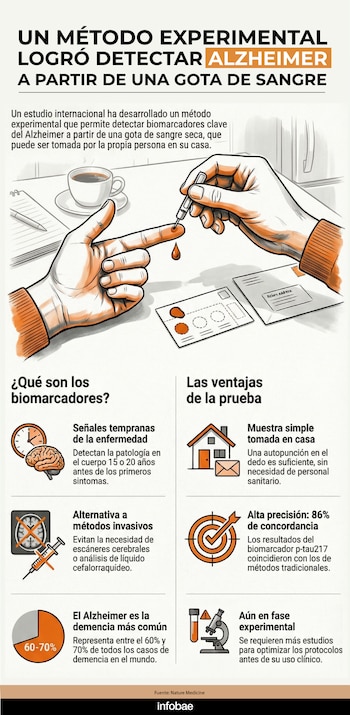
Por primera vez, un método permitió detectar biomarcadores clave del Alzheimer a partir de una muestra de sangre obtenida en casa y enviada por correo postal, sin necesidad de refrigeración ni procesamiento especial.
Este avance podría transformar la investigación y el diagnóstico precoz de la enfermedad, facilitando la participación de poblaciones diversas y mejorando el acceso a herramientas de detección temprana.
El estudio, publicado en Nature Medicine, fue dirigido por Nicholas Ashton, investigador de la Universidad de Gotemburgo y director senior del Banner Sun Health Research Institute en Arizona, junto con Kaj Blennow y Henrik Zetterberg en la Universidad de Gotemburgo. También contó con la colaboración de siete centros médicos de Europa, incluidos España, Italia y Dinamarca. Participaron en total 337 voluntarios.
En qué consiste el método experimental para detectar el Alzheimer
El método consiste en que la persona se realiza una autopunción en la yema del dedo en su domicilio para obtener una gota de sangre, luego debe secarla sobre un soporte especial y la remite directamente por envío postal al laboratorio correspondiente.
No requiere la asistencia de personal sanitario ni condiciones estrictas de temperatura, lo que elimina barreras logísticas y económicas.

Nicholas Ashton destacó la trascendencia del hallazgo: “Estamos abriendo puertas a investigaciones que antes eran imposibles: estudiar poblaciones diversas, realizar estudios de detección a gran escala e incluir comunidades que históricamente han estado subrepresentadas en la investigación sobre el Alzheimer”.
Qué son los biomarcadores
El Alzheimer es la forma más común de demencia y representa entre un 60% y 70% de los casos, según la Organización Mundial de la Salud (OMS).
La entidad estima que actualmente más de 55 millones de personas viven con algún tipo de esta enfermedad a nivel global, cifra que podría triplicarse hacia 2050. En Argentina, se calcula que unas 500.000 personas viven con demencia, la mayoría con Alzheimer.
Los biomarcadores sanguíneos son herramientas precisas para detectar esta enfermedad y brindan una alternativa mínimamente invasiva a los métodos de diagnóstico tradicionales, como la imagenología y el análisis del líquido cefalorraquídeo (LCR), afirmaron los investigadores.
En una nota reciente en Infobae, el neurólogo Alejandro Andersson, director médico del Instituto de Neurología Buenos Aires (INBA), explicó: “Los biomarcadores plasmáticos están transformando el diagnóstico del Alzheimer al ofrecer una forma accesible, menos invasiva y altamente precisa de detectar la enfermedad en fases tempranas, 15 o 20 años de los primeros síntomas”.
La novedad es que mediante una análisis de sangre casero se puede realizar el diagnóstico.
Las ventajas de la prueba

Según los autores del estudio, la enfermedad de Alzheimer suele confirmarse mediante escáneres cerebrales o muestras de líquido cefalorraquídeo, que son invasivos y costosos.
“Al mismo tiempo, los análisis de sangre que miden biomarcadores de la enfermedad, como p-tau217, son cada vez más precisos y están más disponibles, y recientemente recibieron la aprobación regulatoria”, dijeron en un comunicado de la Universidad de Gotemburgo.
Y completaron: “Sin embargo, la toma de muestras de sangre clínica actual requiere personal capacitado, así como un manejo específico y un almacenamiento a temperatura controlada, lo que genera limitaciones. Por lo tanto, el método de autotoma de muestras en casa, que permite enviar la muestra seca por correo postal, se considera un gran avance“, destacaron los científicos.
De acuerdo con los resultados, la nueva prueba mostró un 86% de concordancia al comparar los niveles del biomarcador p-tau217 en las muestras caseras con los obtenidos a partir de muestras de líquido cefalorraquídeo. Otros dos biomarcadores del Alzheimer, GFAP y NfL, también mostraron una fuerte concordancia.

Los investigadores prevén que este método pueda aplicarse en el futuro para identificar a personas con riesgo de demencia en fases incipientes y avanzar hacia modelos de muestreo más amplios y accesibles. Además, consideran que la técnica podría adaptarse para estudiar otros trastornos neurológicos, como la enfermedad de Parkinson, la esclerosis múltiple o la esclerosis lateral amiotrófica (ELA).
Sin embargo, los autores advirtieron que la técnica todavía no se encuentra preparada para su aplicación clínica y señalan la necesidad de realizar más estudios para optimizar los protocolos.
El potencial de este método apunta a transformar el acceso y el alcance de la investigación en enfermedades neurodegenerativas, con aplicaciones que podrían beneficiar a numerosas poblaciones en el futuro.
Últimas Noticias
Por qué caminar en la naturaleza mejora la atención y la memoria, según nuevos estudios
Estudios recientes muestran que pasar tiempo al aire libre puede renovar la mente y potenciar el rendimiento en tareas cognitivas

Nuevas pruebas científicas ponen en duda la creencia de que correr daña las rodillas
Datos revisados por especialistas muestran que el running no necesariamente incrementa el riesgo de artrosis. Qué tener en cuenta

Generación libre de humo en Reino Unido: qué dice la ciencia sobre los riesgos de fumar en la adolescencia
Estudios internacionales advierten que iniciar el consumo de tabaco durante la juventud puede tener consecuencias duraderas para la salud física y mental

El nuevo paradigma de la diabetes: por qué crecen los casos y cómo detectarla a tiempo
El aumento sostenido de casos genera desafíos en la atención médica y en las estrategias de prevención, mientras los especialistas insisten en la importancia del diagnóstico temprano y el control integral
Una argentina fue elegida entre las 25 mentes brillantes del planeta para enfrentar la crisis ambiental
Andrea Izquierdo ganó el premio “Frontiers Planet Prize 2026″ por su enfoque en la minería de litio y la integración de saberes locales para una transición energética justa. Habló con Infobae sobre las claves de su investigación





