
Modificar células del sistema inmunológico para combatir el cáncer ya es una realidad. Sin embargo, hasta ahora ese proceso requería extraerlas del cuerpo, intervenirlas en laboratorio y volver a introducirlas semanas después. Un nuevo avance científico propone cambiar ese paradigma: realizar toda esa reprogramación directamente dentro del organismo.
Investigadores de la University of California, San Francisco (UCSF) desarrollaron una técnica que permite modificar células inmunitarias in vivo, es decir, sin necesidad de extraerlas del paciente. El objetivo es simplificar los tratamientos, reducir costos y facilitar el acceso a terapias avanzadas en hospitales que hoy no cuentan con la infraestructura necesaria. El estudio fue publicado en la revista Nature.
Cómo funciona la terapia actual
Uno de los tratamientos más avanzados contra ciertos cánceres, como leucemias y mieloma múltiple, es la terapia CAR-T. En este procedimiento, los médicos extraen del paciente un tipo de célula del sistema inmunológico —las células T, encargadas de defender el organismo— y las modifican en laboratorio para que puedan reconocer y atacar las células cancerosas.

Luego, estas células “reprogramadas” se vuelven a introducir en el cuerpo para que actúen como una defensa dirigida contra el tumor.
El proceso es efectivo, pero complejo: puede demorar semanas, requiere centros especializados y su costo puede alcanzar los 500.000 dólares, lo que limita su disponibilidad.
La nueva técnica busca eliminar esos pasos intermedios. En lugar de manipular las células fuera del organismo, los investigadores diseñaron un sistema capaz de reprogramarlas directamente en el cuerpo.
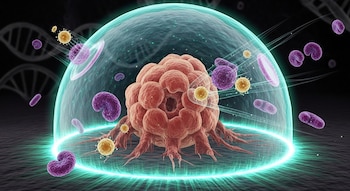
Para lograrlo, utilizan un enfoque de “doble partícula”. Una de ellas transporta la herramienta de edición genética CRISPR-Cas9, que actúa como una especie de “tijera molecular” capaz de modificar el ADN. Esta herramienta se dirige específicamente a las células T mediante anticuerpos diseñados para reconocerlas.

La segunda partícula aporta el nuevo material genético: una secuencia que permite a esas células producir receptores especiales (CAR), capaces de identificar y atacar células cancerosas.
En términos simples, es como si, en lugar de sacar a los “soldados” del cuerpo para entrenarlos en otro lugar, los científicos pudieran darles nuevas instrucciones directamente en el campo de batalla.
De este modo, el propio organismo pasa a funcionar como un “laboratorio interno”, donde las células inmunitarias se transforman en agentes activos contra el tumor.
Resultados en modelos experimentales
La técnica fue probada en modelos animales humanizados, es decir, ratones adaptados para replicar características del sistema inmunológico humano. Los resultados fueron prometedores.
Con una sola administración, los investigadores lograron eliminar prácticamente toda señal de leucemia agresiva en la mayoría de los casos en apenas dos semanas. En algunos órganos, las células modificadas llegaron a representar hasta el 40% del total de células inmunitarias.
Además, el método mostró eficacia en otros tipos de cáncer, incluyendo mieloma múltiple y tumores sólidos como el sarcoma, un punto especialmente relevante, ya que estos últimos suelen responder peor a las terapias actuales.
Otro hallazgo importante es que las células modificadas dentro del organismo conservaron su capacidad de multiplicarse y mantenerse activas en el tiempo, algo que suele verse reducido cuando el proceso se realiza en laboratorio.
Qué falta para que llegue a pacientes
A pesar del entusiasmo que generan estos resultados, los investigadores advierten que aún se trata de estudios preclínicos. Es decir, la técnica todavía debe ser evaluada en ensayos clínicos con humanos para confirmar su seguridad y eficacia.
Para avanzar en ese camino, el equipo de la UCSF, junto con otras instituciones como Gladstone Institutes y Duke University, creó la empresa Azalea Therapeutics, con el objetivo de llevar esta tecnología a la práctica clínica.

Más allá de su impacto científico, este desarrollo plantea una transformación en el acceso a la medicina de precisión. Si se confirma su efectividad, podría reducir significativamente los costos y permitir que hospitales comunitarios ofrezcan terapias que hoy solo están disponibles en centros altamente especializados.
Esto implicaría no solo un avance en el tratamiento del cáncer, sino también una mejora en la equidad del sistema de salud, al acercar tecnologías complejas a pacientes que actualmente no pueden acceder a ellas.
La posibilidad de modificar las defensas del cuerpo sin salir del organismo abre una nueva etapa en la investigación biomédica. Aunque todavía queda un largo camino por recorrer, el concepto es claro: hacer que el tratamiento ocurra dentro del propio cuerpo podría simplificar procesos, reducir barreras y ampliar el alcance de terapias que, hasta ahora, estaban fuera del alcance de muchos.
En ese escenario, el organismo dejaría de ser solo el receptor del tratamiento para convertirse, también, en parte activa de su desarrollo.
Últimas Noticias
Equinoccio de otoño 2026 en Argentina: cuándo ocurre el cambio de estación y qué se prevé con el clima
Durante el fenómeno astronómico, el día y la noche tendrán igual duración en todo el mundo

El consumo de ultraprocesados se asocia a mayor riesgo de fracturas y pérdida de masa ósea
La relación afecta especialmente a adultos jóvenes y personas con bajo peso. Los expertos recomiendan limitar el consumo para proteger la salud ósea y evitar consecuencias graves

Un hisopado nasal detectó signos tempranos de Alzheimer con alta precisión
Investigadores de la Universidad de Duke en Estados Unidos desarrollaron un método que identifica cambios biológicos asociados a la enfermedad antes de los síntomas clínicos

“El 90% de los casos de cáncer de colon pueden curarse”: los últimos avances en pruebas diagnósticas y prevención
En el mes de concientización de la enfermedad, el gastroenterólogo Luis Caro, presidente de la Fundación Gedyt, detalló a Infobae los desafíos que presenta la patología y remarcó que si se detecta en estadios iniciales tiene alta tasa de curación
Eclipse solar total de 2026: cuándo y dónde se podrá observar el fenómeno astronómico del año
Distintas regiones del hemisferio norte serán protagonistas del evento que podrán disfrutar millones de personas. Cuál es el país que más presenciará la oscuridad total




