
En su mayoría superan los 65 años, tienen buena educación y sufren de cáncer: ese es el perfil habitual del individuo que recurre a la muerte asistida en Oregon y el estado de Washington, las dos jurisdicciones que hace más tiempo han implementado esta ley, según la primera investigación de largo plazo.
En los Estados Unidos es posible decidir la propia muerte con autorización y ayuda médica también en otros estados, como California, Colorado, Washington DC, Hawaii, Montana, Nueva Jersey y Vermont. En Europa, Alemania, Suiza, Austria, Finlandia, Holanda y Bélgica ofrecen también esa opción a los pacientes con una enfermedad terminal, con distintos requisitos adicionales.
PUBLICIDAD
El estudio, publicado en la Revista de la Asociación Médica de los Estados Unidos (JAMA) y encabezado por la Universidad de Salud y Ciencia de Oregon (OHSU) con participación de las Universidades de Columbia y California-Irvine, analizó 3.368 prescripciones de tratamientos letales, y encontró que el 76% de ellas que se usaron para terminar la vida de un paciente fueron solicitadas por mujeres y varones (de manera pareja, 48,7% y 51,3%), blancos no-hispanos (94,8%) de 65 años o más (72,4%).
El rango total de edades de las personas que eligieron el suicido con asistencia médica fue de 20 a 102 años, pero sólo el 2,5% de ellos se ubicó en el espectro más joven, hasta 44 años.
PUBLICIDAD
Los males que padecían estas personas fueron cáncer (76,4%), enfermedades neurológicas (10,2%), enfermedades pulmonares (5,6%) y enfermedades cardíacas (4,6%). En todos los casos la situación de estos pacientes conllevaba pérdida de la autonomía (87,4%), de la calidad de vida (86,1%) y de la dignidad (68,6%), según informaron los médicos que los trataron.
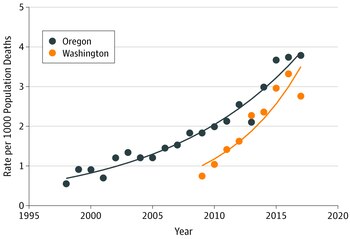
Los investigadores trabajaron sobre datos de los informes anuales de la Autoridad Sanitaria de Oregon (de 1998 a 2017) y el Departamento de Salud del Estado de Washington (de 2009 a 2017). La Ley de Muerte Digna de Oregon, que permite que los residentes de 18 años o más puedan tomar la decisión informada de recibir una prescripción médica de drogas letales, se aprobó hace 25 años; en el Estado de Washington hay una legislación similar desde 2008.
PUBLICIDAD
Como se estimaba, "la mayoría de los pacientes que obtuvieron recetas letales tenían cáncer o enfermedades terminales difíciles de paliar". En cambio, fue sorprendente conocer que "aproximadamente un tercio de los pacientes muere sin tomar las drogas, lo cual podría sugerir que sólo querían la seguridad de tener una salida". En ese grupo también se podrían incluir aquellos que "murieron antes de tomarlas, o cambiaron de opinión", según el estudio.
Sólo el 4% de los pacientes sufrió complicaciones por la medicación del suicidio asistido, y entre ellas la más común fue la dificultad para ingerirla. "Los breves tiempos desde la inconsciencia a la muerte previnieron sufrimiento indebido o prolongado, y reflejaron la eficacia de las drogas empleadas", escribieron los autores del texto, Luai Al Rabadi, Michael LeBlanc y Taylor Bucy.
PUBLICIDAD
En promedio, desde la ingesta al coma pasaron cinco minutos, y hasta la muerte, 20 minutos más. Sólo ocho pacientes presentaron la complicación extra de despertar a pesar de haber recibido la medicación.
Otros datos sociales indicaron que la gran mayoría de las personas que solicitaron asistencia médica para su suicidio tenían seguro de salud (88,5%) y estaban inscriptas en una institución de cuidados paliativos (76%). No obstante, un total de 2.075 de ellas —es decir, el 81%— prefirió morir en sus casas.
PUBLICIDAD
"Queda mucho para hacer hacia una mayor integración del cuidado paliativo, los servicios sociales de asistencia y la gestión de casos para la decisión sobre poner fin a la vida, con el objetivo de aumentar las opciones disponibles para aquellos que sufren una enfermedad terminal", concluyó el informe.
David R. Grube, director médico de Compassion and Choices, una organización de Oregon que participa del programa de asistencia en la muerte digna, escribió en MD Magazine: "Aquellos que hemos participado en la práctica de la ayuda médica para morir tenemos una perspectiva diferente de aquellos que teorizan sobre ella", no sólo sobre la compasión sino sobre el acceso al cuidado de la salud.
PUBLICIDAD
En realidad, argumentó, esta práctica "ha sido un catalizador para mejorar el cuidado en el final de la vida, para ampliar la discusión sobre temas sobre el cuidado en el final de la vida, para hacer más frecuentes las conversaciones entre médicos y pacientes sobre su cuidado paliativo y sus deseos y objetivos", entre otros beneficios accesorios.
SEGUÍ LEYENDO:
PUBLICIDAD
PUBLICIDAD
PUBLICIDAD
PUBLICIDAD
Últimas Noticias
COHEP advierte alta informalidad y desempleo persistente en Honduras mientras feria laboral ofrece 6,500 plazas
La convocatoria abierta para aspirantes de diversos perfiles pretende mejorar el acceso a trabajos legales y responder a la insuficiencia de plazas fijas

¡Oficial! Confirman la fecha del primer pago de la Beca Rita Cetina y el día límite para recoger la tarjeta del Bienestar
La política se ha ido implementando de manera gradual, primero se pudieron integrar alumnos de secundaria, mientras que este año incorporó a alumnos de primaria

El Centro Histórico de San Salvador suma más de diez nuevos negocios este año
La reactivación económica en la zona central capitalina ha impulsado la apertura de comercios de diversos rubros, impulsados tanto por empresarios locales como por franquicias, de acuerdo con datos recientes de la autoridad de planificación

ONPE entrega material electoral a Cancillería para la segunda vuelta en el extranjero: mesas de votación se abrirán en más países
El secretario general de la Cancillería, Eric Anderson, afirmó que el Perú tendrá locales de votación incluso en zonas sin representación diplomática

Cómo moverse en CDMX durante el Mundial 2026: metro, metrobús, Uber y todas las opciones de transporte
El transporte público será una de las principales alternativas para moverse durante el Mundial 2026 en la capital, especialmente para llegar al Estadio Azteca y evitar el intenso tráfico de la Ciudad de México




