
Desde el año pasado, en el mundo se registró un brote global con 86.956 casos de viruela símica o Mpox, de los cuales más de 120 murieron. Y aún se mantiene la declaración de emergencia de salud pública de importancia internacional.
Un equipo de investigadores de Bélgica postuló una hipótesis con respecto al brote de Mpox: ya habría terminado la “inmunidad de red”. Presentaron un trabajo en el Congreso Europeo de Microbiología Clínica y Enfermedades Infecciosas que se celebra en Copenhague, Dinamarca, esta semana.
PUBLICIDAD
La enfermedad es una infección viral causada por el virus Monkeypox en la que una persona desarrolla fiebre, fatiga, dolores musculares y una erupción cutánea que puede extenderse al cuerpo entero.

En 2022, se produjo un brote mundial de Mpox, una infección vírica de la que hasta entonces no se había documentado una transmisión sostenida de persona a persona fuera de África. Se produjeron más de 85.000 casos en todo el mundo. Los hombres que practican sexo con hombres han sido los más expuestos.
PUBLICIDAD
En mayo pasado se confirmó el brote. El primer grupo de casos se detectó en el Reino Unido, a partir de un paciente con antecedentes de viaje reciente desde Nigeria.
A partir del 18 de mayo, se notificaron casos en un número creciente de países y regiones, principalmente en Europa y América, pero también en Asia, África y Oceanía. Fue la primera vez que el Mpox se propaga ampliamente fuera de África Central y Occidental.
PUBLICIDAD
El 23 de julio, el Director General de la Organización Mundial de la Salud (OMS), Tedros Adhanom Ghebreyesus, declaró el brote una emergencia de salud pública de importancia internacional. Pero las razones por las que el brote disminuyó durante los últimos meses no están claras.

El doctor Christophe Van Dijck, investigador del Instituto de Medicina Tropical de Amberes, en Bélgica, afirmó: “El rápido aumento de los casos en mayo de 2022 se debió probablemente a una transmisión viral eficaz durante el contacto sexual entre individuos con una alta rotación de parejas en una red sexual densa y geográficamente extendida”.
PUBLICIDAD
“El conocimiento insuficiente de la enfermedad, así como la transmisión asintomática y presintomática, pueden haber potenciado la propagación de la enfermedad”, comentó.
El posterior declive de la epidemia después de julio de 2022 sigue sin explicarse suficientemente. Las posibles razones incluyen una mayor concientización y un cambio de comportamiento en la población de riesgo y la adquisición de inmunidad inducida por la vacunación o la infección.
PUBLICIDAD
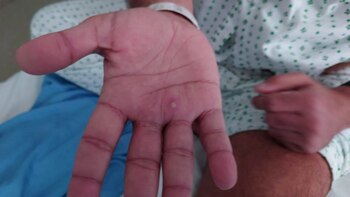
“Sin embargo, en la mayoría de los países, incluido Bélgica, la disminución de los casos de mpox ya había comenzado antes de que una proporción sustancial de la población en riesgo hubiera sido vacunada”. Por eso, Van Dijck y sus colegas plantearon la hipótesis de que la epidemia disminuyó debido a un cambio en el comportamiento de la población de riesgo.
Para averiguar más, utilizaron dos conjuntos de datos recogidos en el Instituto de Medicina Tropical en 2022. Todos los participantes dieron su consentimiento informado. El primer conjunto de datos procedía de un cuestionario cumplimentado en el momento del diagnóstico por las personas con viruela polimorfonuclear.
PUBLICIDAD
Entre los 155 individuos con mpox, el 95,5% eran hombres gays y bisexuales que tienen sexo con hombres (GBMSM) y la mediana del número de parejas sexuales en las tres semanas anteriores fue de dos.
Los individuos diagnosticados de mpox al principio de la epidemia declararon tener más parejas que los que se encontraban en una fase posterior de la epidemia (descenso de 0,86 parejas por semana).
PUBLICIDAD
El segundo conjunto de datos procedía de un cuestionario cumplimentado por hombres que acudían a una clínica del Instituto para recibir profilaxis preexposición (PrEP, un fármaco que reduce el riesgo de contraer el VIH).
Para hacer el análisis, los usuarios del fármaco se dividieron en dos grupos: usuarios principales de la PrEP (aquellos con antecedentes de infección por sífilis) y usuarios no principales de la PrEP (sin antecedentes de sífilis).
PUBLICIDAD
Los con antecedentes de sífilis se utilizaron como indicador indirecto de un comportamiento sexual de mayor riesgo en el pasado: una persona que ha tenido sífilis probablemente esté más situada en el centro de la red sexual que alguien que nunca la ha tenido, según dijeron los investigadores.

De los 1.322 usuarios de la PrEP, el 99,6% eran hombres que tienen sexo con hombres, de los cuales el 55,9% visitaron la clínica repetidamente en 2022. En la primera visita, la mediana del número de parejas sexuales en los tres meses anteriores fue de cinco. Los usuarios de la PrEP del grupo básico declararon tener más parejas que los usuarios de la PPrE del grupo no básico.
El número de parejas tanto en el grupo básico como en el otro grupo aumentó a lo largo de 2022. El doctor Van Dijck afirmó: “El descenso en el número de parejas declarado por las personas diagnosticadas de mpox hacia el final de la epidemia sugiere un cambio en el comportamiento de la población de riesgo. Sin embargo, esto no fue corroborado por los datos de la población de PrEP, donde el número total de parejas sexuales aumentó con el tiempo”.

Tras analizar los resultados, el investigador dijo: “Por lo tanto, proponemos una hipótesis alternativa: los miembros centrales de la red sexual se infectaron con mpox primero, los miembros periféricos después. La inmunidad inducida por la infección de los individuos del núcleo de la red sexual generó una ‘inmunidad de red’ que detuvo la epidemia”.
Y aclaró: “Actualmente estamos trabajando en estudios serológicos y de modelización para establecer si esta hipótesis es cierta. Mientras tanto, debemos ser conscientes de que pueden producirse futuros brotes de mpox si se altera la ‘inmunidad de red’, por ejemplo, por la disminución de la inmunidad de las personas infectadas o vacunadas o cuando los miembros periféricos de la red sexual, previamente no infectados, se vuelven más activos sexualmente”.
Seguir leyendo:
PUBLICIDAD
PUBLICIDAD
Últimas Noticias
Una fotografía del ojo podría anticipar el riesgo de osteoporosis, según un estudio
Un hallazgo de investigadores en Singapur señala que la edad biológica de la retina se asocia con mayor probabilidad de fragilidad ósea en adultos. Cuáles fueron los resultados de las pruebas con inteligencia artificial

Nueva técnica permite restaurar tejido muscular envejecido en modelos animales
El uso de células madre musculares estimuladas en laboratorio devolvió tamaño y funcionalidad a los músculos de ratones viejos, según resultados divulgados por científicos estadounidenses
Un salto en la exploración lunar: cómo la matemática reduce el costo del viaje Tierra-Luna
Un equipo internacional logró calcular la ruta más eficiente entre el planeta y su satélite, optimizando el consumo de combustible y abriendo nuevas posibilidades para futuras misiones espaciales

Detectan antiguos rastros de agua en Marte: el sorprendente hallazgo de minerales en un cráter
El equipo científico utilizó un instrumento de análisis remoto a bordo del rover Perseverance para evaluar la composición de las rocas marcianas

Cómo son los lentes inteligentes que redujeron los síntomas de depresión en un estudio con ratones
La innovación fue diseñada por científicos de Corea del Sur y aún requiere evaluación en humanos. Estimulan el cerebro por la retina con resultados similares a los antidepresivos más recetados del mundo




