Ocho personas fueron arrestadas en el sur de California tras una investigación que destapó un fraude por 50 millones de dólares al sistema de salud Medicare. La operación, coordinada por el Departamento de Justicia de Estados Unidos, puso fin a una red que durante años operó en centros de cuidados paliativos localizados en el área de Los Ángeles. La mayoría de los detenidos son profesionales de la salud que, según las autoridades, idearon un esquema para defraudar al programa federal destinado a pacientes vulnerables.
El operativo fue anunciado oficialmente por funcionarios federales, quienes detallaron la magnitud del presunto desfalco. Según la información proporcionada, la red criminal operaba en clínicas y centros de cuidados en ciudades como Glendale, Artesia, Tarzana y Simi Valley. Los arrestos representan el desenlace de una investigación que reunió pruebas sobre la existencia de diagnósticos forjados y la manipulación de documentos médicos para justificar cobros indebidos a Medicare.
La mecánica del fraude era sistemática y aprovechaba resquicios en los protocolos de atención paliativa. Los sospechosos presentaban a Medicare facturas por pacientes que, en realidad, no padecían enfermedades terminales o que no cumplían los requisitos médicos para acceder a esos servicios. Las autoridades detallaron que los diagnósticos eran falsificados, creando así expedientes clínicos que respaldaban la facturación de servicios no justificados. Esta modalidad permitía a la red obtener sumas millonarias del fondo federal, mientras los verdaderos beneficiarios del programa quedaban desprotegidos.

El método empleado, según las agencias, consistía en identificar pacientes y construir historias clínicas que simulaban condiciones graves o terminales. Luego, el grupo solicitaba los reembolsos correspondientes a Medicare, que depositaba los fondos bajo la creencia de que se trataba de casos legítimos. Este esquema no solo impactó financieramente al sistema de salud, sino que puso en entredicho la integridad de los servicios de cuidados paliativos en la región.
Entre los arrestados figuran enfermeras, un psicólogo y un quiropráctico, lo que subraya la participación activa de profesionales con formación especializada en el área médica. La inclusión de distintas disciplinas permitió a la red simular una atención integral y reforzar la credibilidad de los diagnósticos ante las autoridades sanitarias. Cada uno de los implicados cumplía una función específica en el entramado, colaborando para crear la apariencia de procesos clínicos legítimos.
Las ciudades afectadas —Glendale, Artesia, Tarzana y Simi Valley— se encuentran en el condado de Los Ángeles y concentran una alta densidad de centros de salud enfocados en el tratamiento paliativo. La selección de estos lugares no fue casual: las investigaciones apuntan a que la red buscó áreas con una población susceptible de requerir servicios de este tipo, facilitando así la inclusión de pacientes ficticios o la alteración de los expedientes médicos de los reales.
Durante una conferencia de prensa, el primer fiscal adjunto de Estados Unidos para el Distrito Central de California, Bill Essayli, describió al estado como el “reino del fraude”. Essayli señaló que el volumen de casos y el monto defraudado reflejan una problemática estructural y reiterada en el sistema de salud californiano. La frase utilizada por el fiscal resalta la preocupación de la justicia federal ante la reiteración de esquemas similares en la región.
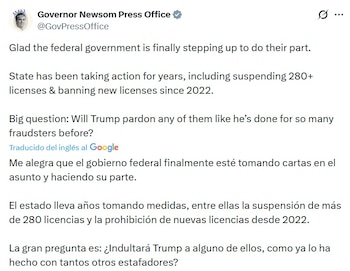
La oficina del gobernador Gavin Newsom también se pronunció sobre el caso, detallando que el estado ha intensificado las inspecciones y controles en los centros de salud que operan bajo la cobertura de Medicare. Según datos oficiales, en los últimos dos años se han revocado más de 280 licencias de hospicio y actualmente existen 300 proveedores bajo investigación. El gobernador hizo pública esta información a través de su cuenta de X, subrayando el compromiso de su administración en la lucha contra el fraude en los programas federales de beneficios.
El gobernador Newsom también expresó satisfacción ante la intervención federal, afirmando: “Me alegra que el gobierno federal finalmente esté asumiendo su responsabilidad”. Esta declaración, difundida en redes sociales, refuerza el mensaje de colaboración entre autoridades estatales y federales en la búsqueda de soluciones para una problemática que afecta a miles de beneficiarios en California.
En el ámbito nacional, el gobierno de Estados Unidos ha tomado medidas adicionales para fortalecer la vigilancia sobre los programas de salud pública. En marzo, el presidente Donald Trump firmó una orden ejecutiva para crear un grupo de trabajo antifraude, encabezado por el vicepresidente J. D. Vance. Este equipo inició reuniones con representantes estatales para analizar estrategias de identificación, prevención y sanción del fraude en Medicare y Medicaid.
Uno de los enfoques del grupo ha sido solicitar información a estados como Florida, con el objetivo de compartir buenas prácticas y mecanismos efectivos para abordar el fraude en los sistemas de ayuda federal. La colaboración interinstitucional busca cerrar brechas y detectar más rápidamente patrones sospechosos en la gestión de fondos públicos asignados a la atención médica.
Las autoridades sostienen que la respuesta coordinada entre el gobierno federal y los estados es crucial para frenar el avance de redes criminales que explotan los programas de salud. El caso de California se suma a una serie de investigaciones en curso que intentan proteger los recursos destinados a la población más vulnerable.
Últimas Noticias
Artemis II cumple la maniobra crítica rumbo a la Luna tras problemas con el baño y el correo electrónico
La tripulación estadounidense supera contratiempos técnicos en la nave Orion y da un paso decisivo hacia la órbita lunar, con un avance clave para la exploración espacial actual

El alquiler de viviendas para la Copa Mundial de la FIFA está estrictamente limitado en Nueva Jersey, excepto en Hoboken
Las regulaciones impuestas en la mayoría del estado limitarán significativamente la oferta de hospedaje temporal, mientras que la ciudad de Hoboken permitirá que los propietarios reciban visitantes sin enfrentar penalizaciones por arrendamientos breves

Miles de evacuados en California por dos incendios forestales
La expansión veloz de los focos activos en el sur del estado mantiene a comunidades en riesgo y obliga a reforzar medidas de emergencia ante la amenaza a zonas pobladas

Las mejores actividades gratuitas en Nueva York este abril de 2026: arte, gastronomía y tradición
Exposiciones florales, mercados internacionales y festivales musicales protagonizan una primavera diversa en distintos barrios de la ciudad, con propuestas abiertas para todo tipo de público

La divertida tradición que los astronautas de Artemis II repitieron antes del despegue
La costumbre instaurada por la NASA consiste en que los integrantes del vuelo participen en un juego de cartas antes de iniciar la misión con el objetivo de dejar atrás cualquier “mala suerte”




