
La Argentina se encuentra entre los 20 países que ya vacunaron a más del 80% de la población con el esquema primario completo contra el COVID-19. Hasta ayer por la tarde 36.282.700 personas estaban vacunadas con las dos dosis. Con el susto por la ola por la variante Ómicron del coronavirus, se llegó a batir un récord con 3.018.191 dosis aplicadas en la primera semana de enero. Pero desde entonces el número de dosis aplicadas fue en picada hasta la última semana completa notificada: bajó el 62%.
Si se consideran solo la primera dosis, el 89% de la población general ya la tiene aplicada. En cuanto a la tercera dosis, el 36% recibió una aplicación como dosis adicional o como dosis de refuerzo. Si bien se consiguió una alta aceptación de la población para recibir las dosis que reducen el riesgo de complicaciones y muerte si las personas quedan expuestas al coronavirus, el ritmo del plan estratégico de inmunización del Ministerio de Salud de la Nación se desaceleró durante las últimas semanas, y expertos en infectología, vacunas e historia de la medicina consultados por Infobae señalaron que hay 6 razones que explican el descenso de las aplicaciones.
PUBLICIDAD
El plan de vacunación contra el COVID-19 en la Argentina empezó el 29 de diciembre de 2020. En ese momento, se planificaba vacunar solo a 24 millones de personas que estaban dentro de los grupos de mayor riesgo de complicaciones y al personal esencial. Pero desde junio se amplió a los adultos sin factores de riesgo. En agosto se sumó a los adolescentes y a partir de octubre a las niñas y los niños de 3 a 11 años.

Durante los primeros cinco meses del año pasado, el ritmo del plan fue lento por las demoras en la entrega de dosis de vacunas por parte de los laboratorios que las desarrollaron. Mientras tanto, desde marzo del año pasado, avanzaba la segunda gran ola de la pandemia, con la circulación predominante de la variante Gamma del coronavirus.
PUBLICIDAD
Un año después del inicio del plan, el 29 de diciembre pasado, y cuando ya Ómicron había pasado a ser la variante que predominaba, se habían aplicado 38.209.568 dosis. El 71,4% de la población general tenía el esquema completo, y el 11,1% tenía la tercera dosis, que se empezó a aplicar a partir de noviembre. Desde el 2 de febrero pasado se incluyó también a los adolescentes con la tercera dosis, y en marzo empezarán con la cuarta dosis solo en los grupos específicos que recibieron la dosis adicional, como las personas inmunocomprometidas, entre otras.
Aquí van las 6 razones para entender por qué hubo un descenso del 62% en las aplicaciones semanales de vacunas:
PUBLICIDAD

1-Bajó la percepción del riesgo de contagiarse
Cuando se detectaron los primeros casos de viajeros que fueron diagnosticados con la variante Ómicron del coronavirus en los primeros días de diciembre, hubo preocupación. Se trataba de una variante que había sido identificada en África el mes anterior, y que en muy poco tiempo estuvo en el país. Varios brotes se produjeron rápidamente por encuentros en lugares cerrados en los que participaron personas que habían viajado al exterior y ya habían adquirido la infección.
PUBLICIDAD
La ola por Ómicron se expandió por todo el país rápidamente, y desde la segunda quincena de diciembre la aplicación de dosis de vacunas volvió a crecer: creció el 126% en dos semanas. Simultáneamente, los casos confirmados de COVID-19 aumentaron un 510% en ese mismo período, según el análisis del doctor en física Jorge Aliaga, de la Universidad Nacional de Hurlingham en base a los datos abiertos del Ministerio de Salud de la Nación.
“Con la ola por Ómicron en diciembre, hubo colas de espera por la vacunación. La gente tuvo más conciencia del peligro que significaba su propagación, y fue un factor que motivó para que fueran a recibir las dosis, tanto para iniciar el esquema, completarlo o para recibir la tercera dosis”, explicó a Infobae Liliana Vázquez, de la Sociedad Argentina de Infectología y médica infectóloga de la Clínica Maternidad Suizo Argentina y el Sanatorio Finochietto. “Pero como los casos y los fallecimientos empezaron a bajar en enero, la percepción de riesgo cambió. Influyó en que haya personas que aún no se han vacunado o que crean que solo con el esquema de dos dosis es suficiente”, agregó.
PUBLICIDAD
En 2020, cuando la pandemia empezaba a golpear en el país y aún no se habían desarrollado las vacunas, la percepción de riesgo era diferente. Una encuesta realizada por investigadoras del Conicet, Cecilia Johnson, Lorena Saletti, y Natalia Tumas, reveló que los sentimientos de incertidumbre, miedo, responsabilidad y angustia fueron predominantes.
La encuesta hizo en línea con 1.410 personas en marzo de 2020. “Al principio de la pandemia, el sentimiento de incertidumbre era frecuente y vinculaba con una situación incierta, propia del contexto de pandemia. También estaba relacionada con la incertidumbre sobre las consecuencias sociales y económicas del momento en que se había establecido un aislamiento masivo. Ahora, tras la ola con Ómicron, la percepción podría haber cambiado”, dijo Saletti a Infobae.
PUBLICIDAD

2- Hay gente que cree que al haber tenido la infección ya no se necesita vacunar
Con la ola por Ómicron, en tan solo 4 semanas los casos confirmados de COVID-19 aumentaron un 836% en el país. Fue entre el 21 de diciembre y el 11 de enero pasado, cuando se llegó a un valor máximo de 114.018 casos confirmados diarios como promedio semanal. Ese ascenso de casos desbordó la atención de los centros para hacer los testeos, y llevó a hacer cambios en los criterios de diagnóstico para descomprimir. También se cambió el tiempo de aislamiento para los contactos estrechos para reducir el alto ausentismo laboral.
PUBLICIDAD
De acuerdo con la doctora Teresa Strella, médica epidemióloga e integrante de la Comisión Nacional de Inmunizaciones (CoNaIn), “durante diciembre y enero se transitó la ola por la variante Ómicron e impactó en la dinámica del plan de vacunación. Uno de los impactos fue que las personas que se encontraban a tiempo de recibir la primera o la segunda dosis, se enfermaron y eso contribuyó sustancialmente a la desaceleración del plan”.
La experta advirtió que “algunas personas que tuvieron la infección creen erróneamente que ya tienen inmunidad y que ya no es necesario completar el esquema o vacunarse en los próximos meses. Sin embargo, lo mejor hoy es vacunarse y completar el esquema correspondiente. Porque si bien existe la posibilidad de reinfectarse, durante el último año quedó demostrada la importancia de la vacunación y su impacto para reducir el riesgo de que se desarrolle una forma grave de la enfermedad”.
PUBLICIDAD
“Claramente cuando se compara el año 2020 sin vacunas, y el año 2021 con el avance de la vacunación, se comprueba que con la inmunización disminuye significativamente la proporción de personas con complicaciones que requieren hospitalización y los fallecimientos”, resaltó la doctora Strella.
“Es importante hoy que la gente disponga de canales de comunicación eficientes para llegar con la información adecuada y acceda oportunamente a la vacunación. Hoy la organización operativa es clave para avanzar en esta etapa porque la disponibilidad de las dosis ya no es una dificultad. Las dosis están disponibles. Las estrategias para hacer que la gente se vacune pueden diferir según una región a otra o de una localidad a otra”, afirmó la doctora Strella en diálogo con Infobae ayer.

3- Hay confusión sobre el momento indicado para la tercera dosis
La evidencia científica demuestra que si se recibe una dosis de refuerzo después del esquema completo de vacunación, se consigue mejor protección contra el coronavirus. El 6 de enero pasado, la Comisión Nacional de Inmunizaciones (CoNaIN) recomendó a las autoridades sanitarias de todo el país que se aplazara a 90 días la aplicación de la dosis de refuerzo en quienes habían sido diagnosticados con COVID-19 (con o sin síntomas) al momento de cumplir el intervalo de al menos 4 meses desde la aplicación del esquema inicial.
Entonces, si una persona tuvo COVID-19 después de haber completado el esquema de vacunación con dos dosis y le llega el turno para la dosis de refuerzo porque han pasado cuatro meses, deberá esperar tres meses más para aplicarse la tercera dosis. Esta situación también influyó en el ritmo de aplicaciones de las dosis de refuerzo.
Según la doctora Strella, “aún hay confusión sobre cuándo hay que recibir la dosis de refuerzo” y eso también se relaciona con el descenso en la vacunación. Hay que tener en cuenta que los intervalos entre la primera y la segunda dosis son diferentes a los de la tercera dosis si se tuvo la infección recientemente. Si una persona tuvo el COVID-19 y aún no se aplicó la segunda dosis, no tiene que esperar. Se la puede aplicar al alta de la enfermedad”. En cambio, si ya recibió las dos dosis y tuvo el COVID-19 recientemente, debe esperar 90 días después de la enfermedad para recibir la dosis de refuerzo”, aclaró la doctora Strella.

4- Saben que aún Ómicron circula, pero creen que es “leve”
Uno de los mitos que se generaron sobre Ómicron en el mundo fue que era “leve” y que las personas no vacunadas no iban a sufrir cuadros graves si se contagiaban. La Organización Mundial de la Salud (OMS) salió en enero a desmentirlo: las personas más afectadas por Ómicron fueron las que no estaban vacunadas o solo habían recibido una dosis, y esto ocurrió también en la Argentina
Según informó a fines de enero la Ministra de Salud de la Nación, Carla Vizzotti, “en mayores de 50 años sin vacunar, la mortalidad fue de 233 por millón de habitantes. En cambio, en personas ya inmunizadas con el esquema completo del mismo grupo de edad, la mortalidad fue de 36 por millón de habitantes”.
5- El descenso de la vacunación ocurrió también después de la ola anterior
El promedio semanal de casos confirmados de COVID-19 diarios por Ómicron se redujo en más del 90% entre la segunda semana de enero hasta la última semana. Según dijo a Infobae la doctora en ciencias sociales Karina Inés Ramacciotti, investigadora principal del Conicet y de la Universidad Nacional de Quilmes, “según lo que sucedió en la ola anterior en la Argentina cuando disminuyen los casos de contagios se enlentece la cantidad de personas vacunadas. Las trabas en el acceso a los centros de vacunación ya sea por distancia, culturales y laborales empiezan a convertirse en obstáculos cuando los casos disminuyen”.
En la última semana de agosto del año pasado, se había logrado el máximo en la tasa de vacunación en el contexto de la circulación de la variante Gamma. Se aplicaron 2.674.880 dosis en esa semana y luego empezaron a bajar. Mientras tanto, la curva de casos confirmados de COVID-19 también estaba en descenso. El pico durante esa ola por Gamma se produjo con 33.171 casos reportados como promedio en la semana del 27 de mayo.

6- Hay personas que son renuentes a la vacunación en diversos grados
Hay diferentes factores que explican el descenso de la tasa de vacunación semanal desde enero pasado, comentó a Infobae Iris Aguilar, a cargo del Departamento Provincial de Inmunizaciones de la provincia de Mendoza y miembro de la comisión directiva de la Sociedad Argentina de Vacunología y Epidemiología (SAVE). “Hay personas que están a la espera de los 90 días para recibir la dosis de refuerzo. Pero también otros grupos de personas que tienen diferentes grados de renuencia a la vacunación”, afirmó.
Por un lado, dijo Aguilar, “hay personas que aún tienen dudas sobre las vacunas, pero cuando reciben información aceptan la aplicación. De hecho, todos los días hay aplicaciones de la primera dosis. Por otro lado, hay un grupo duro que no quiere vacunarse más allá de que se les explique que las vacunas han demostrado ser eficaces y seguras en los ensayos clínicos que se hicieron y a través de la vigilancia que se continúa realizando desde el inicio del plan de vacunación. Por esas diferencias, hoy los recursos deberían enfocarse más en el grupo que tienen dudas y que aún no se han decidido a vacunarse. Aunque el ritmo sea más lento, la vacunación continúa. Estimamos que a fines de marzo podría volver a aumentar la demanda de dosis”.
A lo largo de la historia argentina, “no han existido movimientos antivacunas de relevancia significativa -mencionó la doctora Ramacciotti- Si surgieron algunas voces en contra de las vacunas fue motivado por ciertas dudas en torno a las condiciones de elaboración o de conservación, como ocurrió con la vacuna contra la viruela en los años cincuenta o con la vacuna contra la poliomielitis en los años setenta“.
Si bien existen personas que por diversas razones aún no se han vacunado contra el COVID-19, “no se han convertido en un movimiento antivacunas como ha sucedido en otras latitudes. Además, las opiniones con cierta relevancia mediática que dieron su opinión contra la vacuna no fueron las hegemónicas y en algunos casos tuvieron que retractarse”, resaltó Ramacciotti.
SEGUIR LEYENDO:
PUBLICIDAD
PUBLICIDAD
Últimas Noticias
La IA mapeó el daño silencioso de la obesidad en 31 órganos de ratones: cómo podría replicarse en humanos
Denominada MouseMapper, esta herramienta volvió transparentes los tejidos de los roedores, analizó organismos completos en tres dimensiones y detectó inflamación y deterioro nervioso en regiones que las técnicas tradicionales no podían identificar
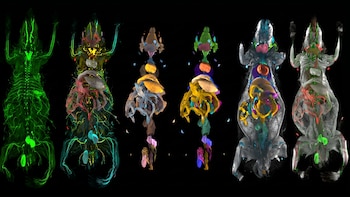
Cómo fumar endurece los pulmones y dificulta la respiración, según científicos
Investigadores de la Universidad de California midieron en tejido humano real cómo el tabaco modifica la elasticidad natural de este órgano. El nivel de rigidez encontrado en los tabaquistas fue casi tres veces mayor que en quienes nunca lo hicieron
El cannabis en la medicina: evidencia, límites y riesgos, según Conrado Estol
El neurólogo analizó en Infobae al Mediodía el alcance real, sus aplicaciones comprobadas y las precauciones para el uso recreativo y terapéutico

Alertan que los pingüinos papúa de Tierra del Fuego están en riesgo por el aumento de temperaturas
Lo detectaron científicos de la Argentina y el Reino Unido. Los pichones de esa especie de ave marina mueren cuando el termómetro supera los 24 grados centígrados, pero 11 años de datos dejaron una sorpresa



